زخم پای دیابتی چیست و چگونه درمان میشود؟
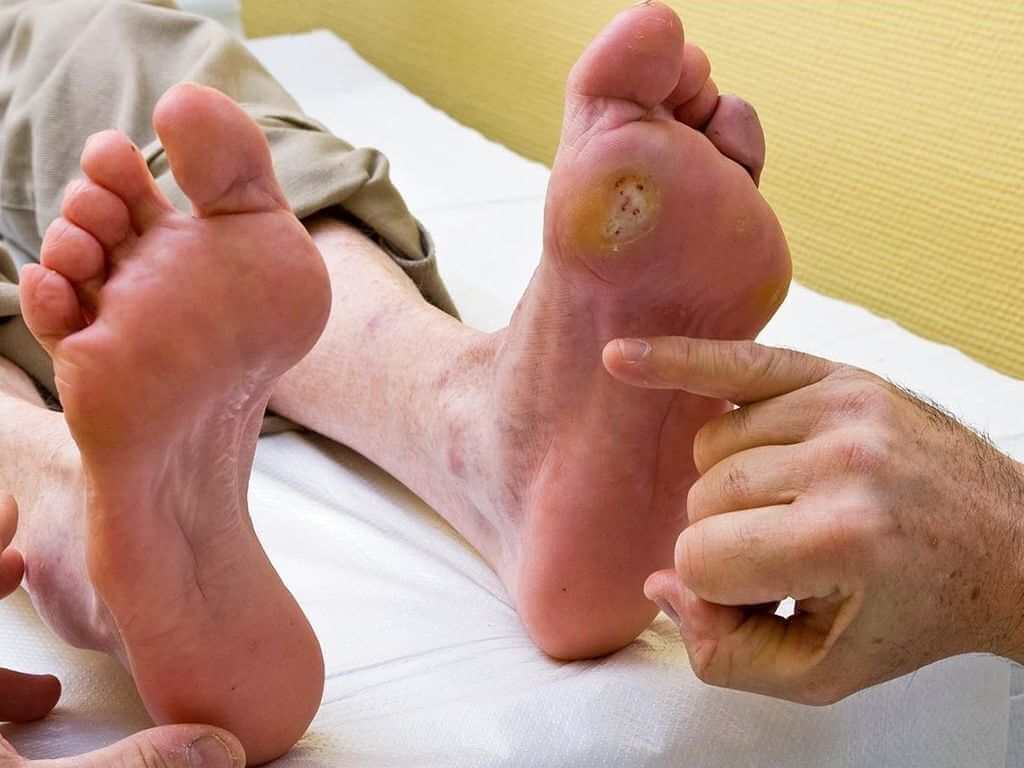
زخم پای دیابتی یک زخم باز بر روی پای افراد مبتلا به دیابت است که اغلب در کف پا دیده می شود. این زخم تقریبا در 15 درصد افراد مبتلا به دیابت بروز داده که 6 درصد این افراد در اثر ابتلا به عفونت یا دیگر عوارض مرتبط با زخم در بیمارستان بستری می شوند. خطر زخم شدن پا و قطع عضو همگام با افزایش سن و مدت ابتلا به دیابت بیشتر می شود.
فهرست موضوعات
Toggleعلت زخم پای دیابتی
نوروپاتی محیطی و ایسکمی اندامهای انتهایی عوامل اولیه بروز زخم پای دیابتی است. این دو عارضه در اثر بیماری شریانهای محیطی به وجود میآیند. نوروپاتی و ایسکمی به ترتیب به معنای آسیب عصبی و کمبود جریان خون میباشند
نوروپاتی محیطی ناشی از دیابت
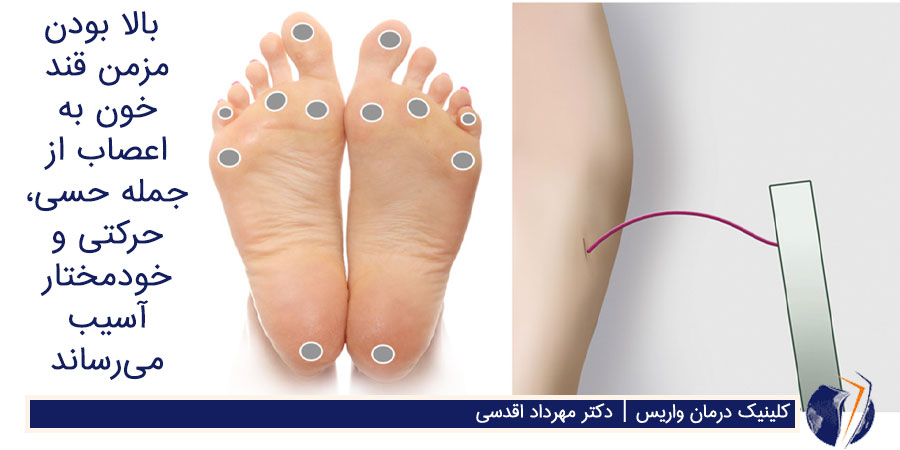
نوروپاتی محیطی ناشی از دیابت یک عامل سرعتبخش در بروز 90 درصد زخمهای دیابتی است. بالا بودن مزمن قند خون به اعصاب از جمله حسی، حرکتی و خودمختار آسیب میرساند. نوروپاتی دیابتی همچنین سیستم ایمنی را ضعیف و توانایی بدن در مقابله با عفونت را مختل میکند.
اعصاب حسی افراد را قادر به احساس درد، دما و موارد دیگر میکنند. هنگامی که این اعصاب در افراد دیابتی آسیب میبینند دیگر توانایی احساس گرما، سرما و درد را نخواهند داشت. فرد دیابتی به دلیل بیحسی در پاها و فقدان درد بریدگی، زخم، سوختگی ناشی از آب داغ یا قرارگیری پا در معرض سرمای شدید را متوجه نمیشوند. سپس امکان دارد این زخم یا ناحیه آسیبدیده عفونی شده یا در اثر توانایی اندک بدن در مقابله با عفونتها بهخوبی التیام نیابد.
نوروپاتی محیطی سبب ضعف عضلانی و ازدسترفتن انعکاسها در مچ پا نیز میشود. این وضعیت میتواند نحوه راهرفتن فرد را تغییر داده و به بروز بدشکلیها و ناهنجاریهای پا منجر شود. از جمله چنین عوارضی میتوان به انگشت چکشی، بیماری پای شارکوت و انحراف شست پا اشاره کرد. این موارد در بروز زخمهای پا نقش مهمی داشته و با ایجاد فشار غیرعادی به برخی نواحی کف پا آنها را بیشتر مستعد ابتلا به زخم میکنند.
کفشهایی که به دلیل ابتلا به ناهنجاریها و بدشکلیهای ساختاری پا دیگر مناسب پوشیدن نیستند ممکن است در اثر اصطکاک با انگشتان سبب بروز زخم و تاول بر روی نواحی بیحس پا شوند. زخم در صورت عدم درمان میتواند عفونی شده، به استخوان سرایت کرده و استئومیلیت ایجاد کند. استئومیلیت عفونت استخوان و یک بیماری جدی است که نیازمند جراحی است
بیماری شریانهای محیطی
دیابت با ایجاد التهاب و تصلب شرایین (سفت شدن شریان ها) به عروق خونی نیز آسیب میرساند. تنگ شدن شریان ها سبب ایجاد ایسکمی می شود. ایسکمی شرایطی است که در آن گردش خون در شریان ها محدود شده و اکسیژن، گلوکز و مواد مغذی در دسترس بافت های بدن به طرز قابل توجهی کاهش مییابد. هنگامی که گردش خون ضعیف، شریان های دست و پا را تحت تاثیر قرار می دهد به آن بیماری شریان های محیطی گفته می شود. بیماری شریان های محیطی با محدود کردن جریان خون غنی از اکسیژن و مواد مغذی به محل زخم، خطر عفونی شدن زخم را افزایش داده و التیام زخم را آهسته یا ناممکن میکند.
شیوع این بیماری در میان بیماران دیابتی 2 تا 8 برابر بیشتر بوده و نزدیک به نیمی از بیماران دارای زخم پای دیابتی، مبتلا به این بیماری نیز شناخته شده اند. تشخیص بیماری شریان های محیطی در مبتلایان به زخم پای دیابتی اهمیت دارد زیرا حضور این بیماری سبب کاهش سرعت یا عدم التیام زخم ها شده و زمینه بروز عوارض دیگر را نیز فراهم می کند. از آنجایی که بیماران دیابتی حتی در صورت آسیب بافتی شدید نیز علائم رایج بیماری شریان های محیطی را از خود بروز نمی دهند، تشخیص این بیماری در آن ها چالش برانگیز است. از جمله این علائم می توان به احساس درد متناوب پس از راه رفتن (کلادیکیشن) اشاره کرد.
بیماری دیابت یا قند نوعی بیماری متابولیکی است. در این بیماری بدن فرد مبتلا، قادر به استفاده از کربوهیدرات یا همان قند بهعنوان سوخت اصلی در بدن نیست.
انواع زخم پای دیابتی
زخم پای دیابتی دارای چندین نوع است که عبارتند از:
زخم های نوروپاتیک
در بروز این زخم ها نوروپاتی محیطی ناشی از بیماری شریان های محیطی وجود داشته اما هیچ گونه ایسکمی مشاهده نمی شود.
زخم ایسکمیک
زخم های ایسکمیک هنگامی بروز می دهند که فرد به بیماری شریان های محیطی مبتلا بوده اما به نوروپاتی محیطی دچار نمی باشد.
زخم نوروایسکمیک
این موارد هنگامی بروز می دهند که فرد به هر دوی بیماری شریان های محیطی و نوروپاتی محیطی ناشی از دیابت ابتلا دارد.
تشخیص درست و شناسایی عامل زخم دیابتی به دلیل تاثیر گذاری بر برنامه درمانی از اهمیت بسیاری برخوردار است.
عوامل خطر
همانگونه که قبلا اشاره شد، نوروپاتی محیطی ناشی از دیابت و بیماری شریان های محیطی دو عامل خطر مهم برای بروز زخم پای دیابتی هستند.
دیگر عوامل خطر شامل مصرف سیگار، کنترل نامناسب قند خون و سابقه ابتلا به زخم پا هستند. علاوه بر این موارد، برخی گروههای جمعیتی از جمله موارد زیر از نظر ابتلا به زخم پای دیابتی در معرض خطر بالاتری قرار دارند:
- بومیان آمریکایی
- آمریکاییان آفریقایی تبار
- اسپانیاییها
- مردان مسن
- افراد دیابتی وابسته به انسولین
- افراد مبتلا به مشکلات چشمی، قلبی و کلیوی مرتبط با دیابت
علائم و نشانه ها
علائم و نشانه های زخم پای دیابتی شامل موارد زیر می شوند:
- پدیدار شدن ترشحات بر روی جورابها
- قرمزی و تورم
- بوی بد (در صورت پیشرفت قابل توجه زخم)
جمعشدن خون و نشت مایعات، در نهایت مسئول تغییر رنگ پوست در پاها میشود. هنگامی که خون بهجای بازگشت به قلب، در وریدها جمع شود، نارسایی وریدی باعث تغییر رنگ در پاها میگردد.
درمان زخم پای دیابتی
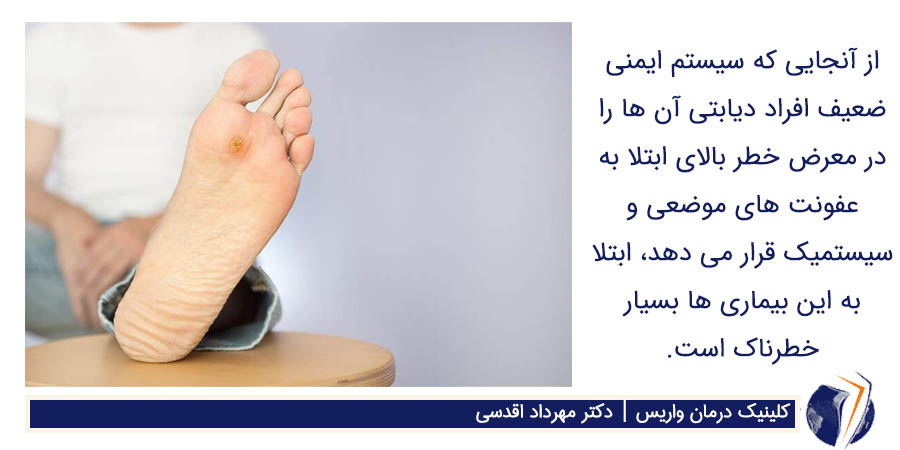
زخم پای دیابتی به عنوان یک ورودی برای بیماریهای عفونی سیستمیک همچون سلولیت، استئومیلیت و زخم پای دیابتی به شمار می رود. از آنجایی که سیستم ایمنی ضعیف افراد دیابتی آن ها را در معرض خطر بالای ابتلا به عفونت های موضعی و سیستمیک قرار می دهد، ابتلا به این بیماری ها بسیار خطرناک است. به همین دلیل، باید هر چه سریع تر دبریدمان و درمان با دارو های آنتی بیوتیک را برای افراد مبتلا انجام داد. همچنین، قند خون افراد دیابتی باید با دقت پایش شود زیرا بالا بودن قند خون می تواند بیماری زایی میکرو ارگانیسم های عفونی را افزایش دهد. هدف درمان افزایش سرعت فرایند التیام زخم و کاهش احتمال ابتلا به عفونت است.
فرایند درمان معمولا شامل موارد زیر می شود:
برای درمان زخم پای دیابتی قند خون خود را باید مدام کنترل کنید.
به برداشت تمامی پوست های ضخیم، بافت های عفونی و مرده، مواد باقی مانده از پانسمان، ذرات خارجی و… دبریدمان گفته می شود.
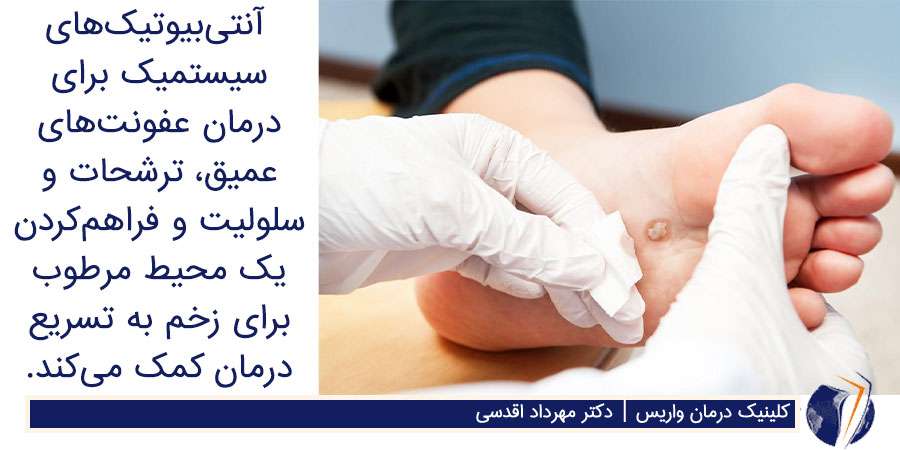
مصرف آنتی بیوتیک های سیستمیک برای درمان عفونت های عمیق، ترشحات و سلولیت
کاهش فشار وارد شده بر زخم با پوشیدن کفشهای مخصوص، قالبها، گچ گیری پا و استفاده از ویلچر یا عصا
فراهم کردن یک محیط مرطوب برای زخم به تسریع درمان کمک میکند.
درمان با فاکتور های رشد و یا درمان سلولی در صورت عدم التیام زخم
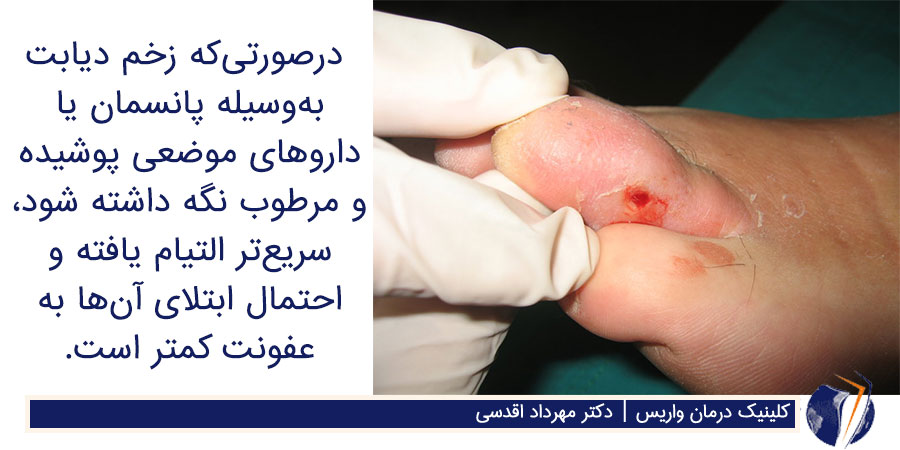
مراقبت از زخم پای دیابتی
زخم ها در صورتی که به وسیله پانسمان یا دارو های موضعی پوشیده و مرطوب نگه داشته شوند، سریع تر التیام یافته و احتمال ابتلای آن ها به عفونت کمتر است. محصولات حاوی سالین، فاکتور های رشد، پانسمان زخم و جایگزین های پوستی به شدت در التیام زخم موثر هستند.
ناحیه زخم باید از گردش خون کافی و مناسب بهره مند باشد. کنترل دقیق مقدار قند خون در فرایند درمان زخم پای دیابتی از اهمیت بالایی برخوردار است. کنترل قند خون التیام زخم را سرعت بخشیده و خطر ابتلا به عوارض را کاهش می دهد.
روند درمان نیاز به صبر و حوصله دارد و در مجموع شامل بر انجام اقدامات اولیه بهمنظور بهبود گردش خون جهت تسهیل روند بستن زخم، پاکسازی زخم، درمان واریس و حتی اقدامات جراحی در موارد لزوم است.
گزینه های جراحی
بسیاری از زخم های پای دیابتی بدون نیاز به جراحی قابل درمان هستند. با این حال، امکان دارد در موارد زیر نیاز به انجام جراحی باشد:
- برداشت فشار از ناحیه مبتلا از جمله تراشیدن یا خارج کردن استخوان
- اصلاح بد شکلی هایی همچون انگشت چکشی، انحراف شست پا و برآمدگی استخوانی جنب شست پا
- درمان عفونت هایی همچون استئومیلیت با خارج کردن استخوان عفونی
مدت التیام زخم بسته به عوامل زیر می تواند از چندین هفته تا چندین ماه متغییر باشد:
- محل و اندازه زخم
- میزان تورم
- فشار وارد شده بر زخم ناشی از راه رفتن یا ایستادن
- مشکلات گردش خون
- مقدار قند خون






سلام آقای دکتر
وقت بخیر
خانم ۴۵ ساله هستم و ماه سوم بارداری هستم و متاسفانه زخم پای دیابتی دارم…میشه تو دوران بارداری هم دارو مصرف کرد و درمانش کرد؟
با سلام
بهتر است با متخصص زنان و یک کارشناس زخم مشورت کنید،قطعا شمارا بهتر راهنمایی خواهند کرد.
سلام…وقتتون بخیر آقای دکتر
میبخشید برای سیاه شدن زخم پای دیابتی چه راهکارهایی وجود داره؟
متاسفانه زخم دیابتی مادر بزرگم سیاه شده و خیلی نگرانیم.
با تشکر از وقتی که گذاشتید
سلام وقت شما بخیر
لطفا از ناحیه زخم برای ما اینجا یا واتس اپ 09365066105 برای ما ارسال کنید که بهتر شمارا راهنمایی کنیم
سلام اقای دکتر وقت بخیر خسته نباشید .ببخشید یه سوال در مورد گرفتگی رگ دارم.پدرم قبل دیابت بالا داشتن .اما الان تنظیم شده .رگ ساق پاها. و کف پا خشک شده .به نظر شما قابل درمان هست
بهتره بگم احساس سر شدن در قسمت کف پا و پشت ساق دارند به طوریکه به سختی پا خم و راست میشه.
این زخمها قبل ایجاد شده
زمانی که دیابت بالا بود و کنترل نشده بود
اينها علائم نوروپاتي ديابتي و آرتروز هستند. نياز به مراقبت بيشتر از پاها دارد .
1. در حالت دراز كش روزانه دو بار هر بار بيست دقيقه پاها را حركت بدهد
2. كفش طبي بپوشد
3. در منزل از دمپايي طبي استفاده كند
4. هر شب كف پاها و لاي انگشتان را با اب ولرم و شامپوي بچه شست و شو دهد. و خشك كند
5. ممكن است توسط پزشك ديابت داروهايي مانند ب١ و گابا پنتين تجويز شود كه طبق دستور مصرف كنيد.
6. ويتامين D خون چك شود
سلام خوب هستین آقای دکتر مادرمن دیابت دارند و انسولین استفاده می کنن الان چند روزه انگشت شست پاش زخم شده وحالت فرو رفتگی شده باید چیکار کنیم آیا درمان می شه
سلام در اسرع وقت به پزشک جراح عروق مراحعه کنید.